大腸・小腸
臨床
下部消化管外科部門・内視鏡外科部門では、川村純一郎主任教授(下部消化管)・上田和毅教授(内視鏡外科)以下10人のスタッフが診療・研究・教育にあたっている。大腸癌(結腸癌、直腸癌)を中心に、潰瘍性大腸炎、クローン病、結腸憩室症、虚血性腸炎から痔核、痔瘻、裂肛、直腸脱等の肛門疾患にいたるまで腸外科全般にわたる診療を行っている。
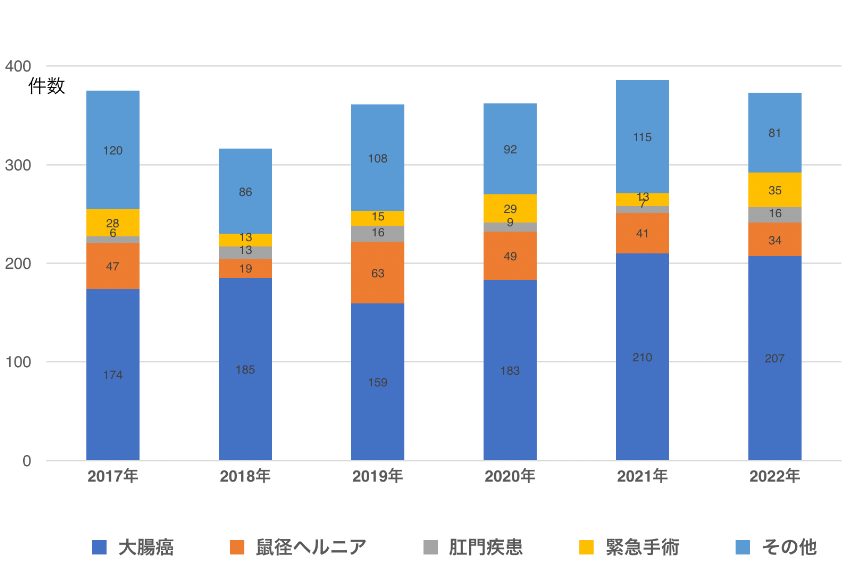
特に、大腸癌(結腸癌・直腸癌)に対しては1995年から腹腔鏡下大腸癌手術を開始し、現在まで1,000例を超える症例数を経験しており、全大腸癌症例に対する腹腔鏡下手術の割合は約90%に達している。直腸癌に対しては、2017年8月から経肛門内視鏡手術(TaTME)を導入し、通常の腹腔鏡下手術では困難な症例に対しても、より根治性の高い精緻な手術が可能となっている。さらに、2018年4月にロボット支援下直腸切除術が保険収載されて以降、多くの直腸癌症例に対してロボット支援下手術を行なっており、現在はほぼ全ての直腸癌症例に対してロボット支援下手術を第一選択としている。大腸癌の治療に対しては、消化器内科、腫瘍内科、放射線科等との合同カンファレンス(cancer board)によって、チーム医療による総合的な判断の上で集学的治療を行っている。この結果、最新のエビデンスに基づいた、質の高い治療が提供されている。例えば、局所進行直腸癌では、CRM(直腸間膜周囲断端)1mm未満が予想される症例では術前CRT(術前放射線化学療法)を導入し、側方リンパ節転移あるいは領域リンパ節転移N2以上が予想される症例では新規抗がん剤を含めた術前化学療法(NAC)を導入している。最近では症例によってより高い根治性を目指してTNT(total neoadjuvant therapy)も導入している。
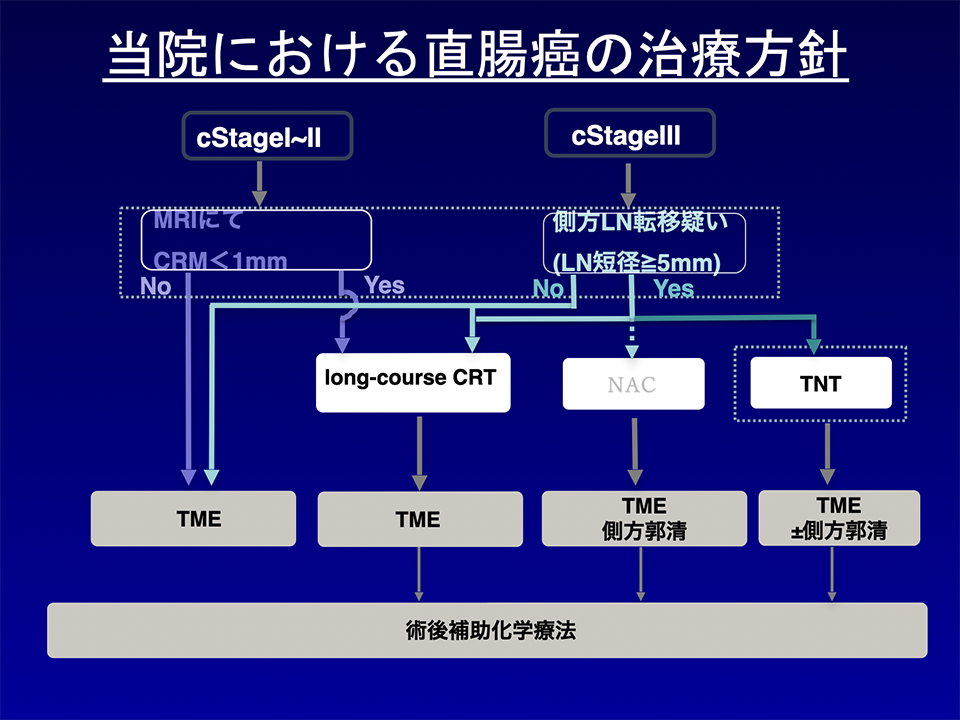
また、StageIV大腸癌症例に対してもR0切除、CurBが可能な症例であれば、積極的に腹腔鏡下手術を行っている。根治切除不能大腸癌症例であっても腫瘍内科での全身化学療法、分子標的薬、免疫チェックポイント阻害剤の導入によって、conversion surgeryの施行症例も数多く経験している。
結腸癌の手術
定型化した手術手技を全スタッフで共有し、進行癌も含めて、ほぼ全例で腹腔鏡下手術を施行している。特に、腫瘍近傍にICGを局注し、近赤外光観察を術中に行うことで、リンパ流観察を行い、より適切で過不足のない範囲のリンパ節郭清を行っており、良好な成績を収めている。
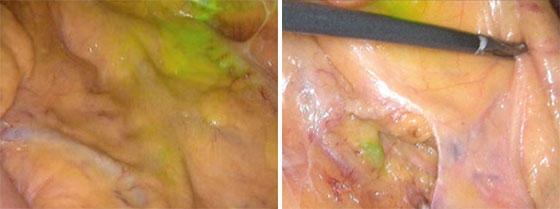
直腸癌の手術
根治性に加えて、特に肛門温存や排便、排尿・性機能温存などQOL (Quality of Life) に配慮した質の高い治療を提供しており、2022年度の直腸癌手術は60例であった。
2022年直腸癌手術件数
| 全症例 | robot | Lap | open | Lap+robot | |
|---|---|---|---|---|---|
| HAR | 14 | 4 | 10 | 0 | |
| LAR | 30 | 25 | 3 | 2 | |
| ISR | 2 | 2 | 0 | 0 | |
| Hartmann | 7 | 4 | 2 | 1 | |
| APR | 6 | 4 | 2 | 0 | |
| TEM | 2 | 0 | 1 | 0 | |
| 合計 | 60 | 38 | 18 | 3 | 93.3% |
2015年以降、90%以上で腹腔鏡手術を行ってきたが、特に、狭骨盤の症例や、肥満症例、巨大腫瘍症例で操作難易度が高くなるため、腹腔鏡手術から、2チームによる経肛門的直腸間膜切除術(Transanal total mesorectal excision : taTME)、を導入することで有意に手術時間の短縮が可能となった。さらに、2018年度からロボット支援下手術を導入(し、より精度の高いリンパ節郭清、神経温存が可能となり良好な短期成績を収めている。治療的側方リンパ節郭清に対しても、ロボット支援下で行っている。また、早期直腸癌や直腸良性腫瘍に対しては、十分な根治性を配慮した上で、経肛門的内視鏡下マイクロサージェリー(Transanal endoscopic microsurgery; TEM)や、経肛門的低侵襲手術(Transanal Minimally Invasive Surgery; TAMIS)を積極的に導入している。