大腸・小腸大腸がんについて
大腸について
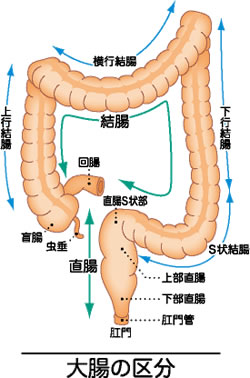 大腸は約1.5mの管腔臓器です。大腸は結腸・直腸に分けられ、結腸は盲腸、上行結腸、横行結腸、下行結腸、S状結腸に分けられます。
大腸は約1.5mの管腔臓器です。大腸は結腸・直腸に分けられ、結腸は盲腸、上行結腸、横行結腸、下行結腸、S状結腸に分けられます。
結腸の役割は小腸より液状となって送られてきた内容物から水分を吸収して糞便にして直腸に送ることです。 直腸の役割は糞便の貯留による排便の‘がまん‘と肛門からの排便です。
大腸がんとは
大腸がんは大腸粘膜から発生します。なかには良性腫瘍であるポリープが増殖していく過程でがん化し大腸がんとなるものもあります。また大腸がんのほとんどが分化型腺がんという組織型です。
良性腫瘍であるポリープは内視鏡(大腸カメラ)で切除できます。またポリープの一部ががん化した早期の大腸がんであってもそのほとんどは内視鏡で切除できます。しかしポリープや早期大腸がんの時期には無症状なので、これらをみつけて早期に治療するためには定期的な便潜血検査(肉眼ではわからない便中の血液を見つける検査)が必要です。
この時期を過ぎると徐々に進行がんとなり、血便、便秘、便秘と下痢の繰り返し、便柱が細くなるといった症状がでてきます。さらに進行すると腸閉塞による腹痛、貧血、体重減少、おなかにしこりを触れるといった症状がでます。
大腸がんの進行度判定について
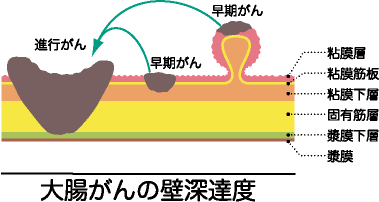 大腸壁は内腔より粘膜層、粘膜筋板, 粘膜下層、固有筋層、漿膜下層、漿膜の6層からなります。 がんの壁深達度(浸潤の深さ)が粘膜層から、粘膜下層までのがんを早期がん、固有筋層より深部におよぶがんを進行がんといいます。進行がんになると早期がんよりもリンパ節転移や肝臓や肺への血行性転移の可能性が高くなります。
大腸壁は内腔より粘膜層、粘膜筋板, 粘膜下層、固有筋層、漿膜下層、漿膜の6層からなります。 がんの壁深達度(浸潤の深さ)が粘膜層から、粘膜下層までのがんを早期がん、固有筋層より深部におよぶがんを進行がんといいます。進行がんになると早期がんよりもリンパ節転移や肝臓や肺への血行性転移の可能性が高くなります。
 大腸がんの占居部位(がんのできている場所)と壁深達度の診断に内視鏡検査(大腸カメラ)、注腸検査、超音波内視鏡検査、MRI検査が行われます。内視鏡検査では組織を採取して顕微鏡で組織型を調べます。転移を見る方法として胸部X線検査、 CTスキャン、腹部超音波検査、MRI検査が行われます。これらの検査で進行度を判定して治療方針を決めます。
大腸がんの占居部位(がんのできている場所)と壁深達度の診断に内視鏡検査(大腸カメラ)、注腸検査、超音波内視鏡検査、MRI検査が行われます。内視鏡検査では組織を採取して顕微鏡で組織型を調べます。転移を見る方法として胸部X線検査、 CTスキャン、腹部超音波検査、MRI検査が行われます。これらの検査で進行度を判定して治療方針を決めます。
大腸がんの病期分類
がんの進行度を病期(ステージ)で分類します。これはがんの壁深達度、リンパ節転移の有無、肝臓や肺への血行性転移の有無、腹膜転移の有無によりステージ0, I, II, III, IVに分類されます。
例えば、壁深達度が粘膜層の早期がんならステージ0、血行性転移や腹膜転移のある進行がんならステージIVとなります。そしてこの病期に基づいて治療法が選択され、生命予後が予測されます。
大腸がんの治療
大腸がんの治療の中心は手術です。近年では術前・術後の抗がん剤治療や放射線治療と併用することで、 治療成績が向上してきています。
- 結腸がんに対する手術では十分な腸管切除と所属リンパ節の郭清が行われます。がんの占居部位により切除範囲が異なります。
- 盲腸・上行結腸がん:結腸右半切除術
- 横行結腸がん:横行結腸切除術
- 下行結腸がん:結腸左半切除術
- S状結腸がん:S状結腸切除術
これらの手術は従来開腹で行われていましたが、 最近では腹腔鏡での手術が主流となってきており、 患者さんの身体への負担が少なくなってきています(詳細は「腹腔鏡手術」の章を参照)。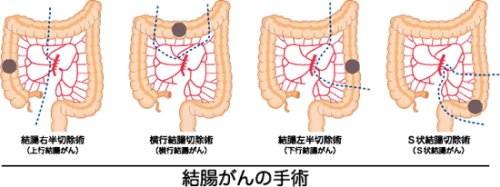
- 直腸がんの手術には自然肛門が温存される直腸切除術と、 直腸と肛門を一緒に切除して人工肛門となる直腸切断術があります。また近年では、 従来直腸切断術が必要であった肛門に近い直腸癌でも括約筋間直腸切除術(ISR)にて肛門温存が可能となる場合があります(詳細は「肛門温存手術」の章を参照)。さらに局所進展直腸がんに対する骨盤内臓全摘術では人工肛門とともに尿路変更術(人工膀胱)が必要です。
これら手術は癌の部位と進行度で選択されます。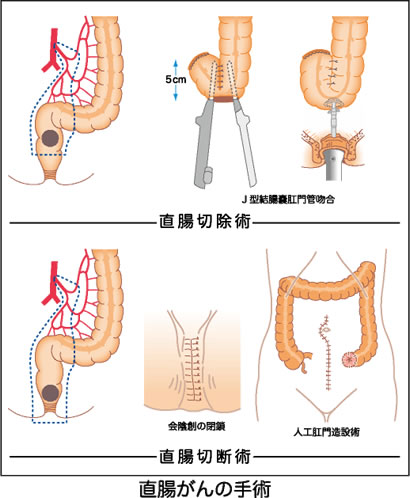
術後経過
手術当日はベッド上安静となります。翌日より肺炎などの呼吸器系合併症の予防および腸管運動の回復のために離床を開始し、 水分摂取が可能となります。飲水して問題がなければ術後3-4日目から食事が開始されます。食事が十分摂れるようになれば点滴は抜去します。
腹腔内にドレーン(管)が入っている場合、出血や感染や縫合不全がなければ4-5日程度で抜去します。術後合併症がなければ約10-14日で退院となります。
腹腔鏡手術では傷が小さく、 溶ける糸で皮膚を縫合するため、抜糸の必要はありません。
- 術後の便通について
腸管切除のために便通が変化し、 便秘になったり下痢になったりします。これらの症状は緩下剤、整腸剤、止痢剤で改善しますが、従来の便通に戻るのに半年以上かかる場合もあります。 - ストーマについて
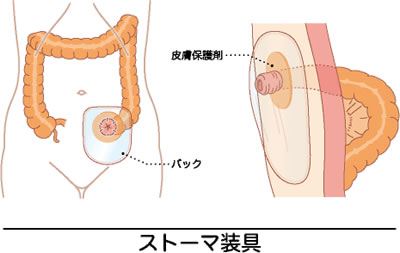 ストーマとは“手術によって造られた排泄口“です。 自分の腸で造られ、 ストーマ自体痛みなどは感じません。 肛門と違って自分の意思で排便のコントロールができません。 そのため便をためておくバック(ストーマ袋)を装着することになります。 皮膚保護剤によって便の接触による皮膚炎はほとんどありません。
ストーマとは“手術によって造られた排泄口“です。 自分の腸で造られ、 ストーマ自体痛みなどは感じません。 肛門と違って自分の意思で排便のコントロールができません。 そのため便をためておくバック(ストーマ袋)を装着することになります。 皮膚保護剤によって便の接触による皮膚炎はほとんどありません。ストーマを造設された患者様に対してはストーマの装具の選択や装着方法、日常生活方法についての指導を行います(ストーマケア)。このストーマケアはストーマケアの専門であるWOC看護認定看護師が行います。またストーマ専門外来を設けており担当医師とともに患者様の要望に対応しています。
手術後の補助化学療法について
病期の進んでいるがんには手術後のがん再発予防のために抗がん剤を投与します。これが補助療法です。補助療法のメニューは病期、年齢、全身状態などを考慮して選択されます。補助療法については術後に担当医よりご説明致します。
外来での経過観察
退院後は全身状態や抗ガン剤の副作用やがん再発のチェックのために外来通院が必要です。退院時に次回の外来受診の日取りを決め予約票をお渡しします。それ以降の予約は外来担当医がお取りします。退院後の外来では3ヵ月から6ヵ月毎に診察と検査があり、術後5年間は通院して頂きます。
がん再発の治療について
外来での経過観察中に再発を認めた場合には治療を必要とします。外来治療と入院治療があり、腫瘍内科医や放射線治療医と相談しながら、集学的治療を行います。