食道・胃・十二指腸各種治療法
キャンサーボード (Cancer board)
近畿大学病院では食道癌患者様は紹介来院後、概ね1-2週間以内に診断精査を済ませて頂き、外科医、腫瘍内科医、消化器内科医、放射線治療医により症例検討(キャンサーボード)を行い、個々の食道癌患者様に対してエビデンスをもった至適治療戦略を決定し、可能な限り早く治療に入ります。また更なる予後改善に向けて新しい治療(臨床試験、治験など)を行っており、患者様の病態、希望に合わせて提示いたします。
内視鏡治療
癌が食道の粘膜内までのものはリンパ節転移がほとんどなく、内視鏡的治療の適応です。内視鏡治療の適応ありと診断される場合には消化器内科医が内視鏡的粘膜切除術(EMR)/内視鏡的粘膜下層剥離術(ESD)を行います。同治療は静脈麻酔下で行い、入院も数日~1週間以内と体に負担の少ない治療法です。
外科手術
頸部食道癌 ~声を残す手術 喉頭温存手術~
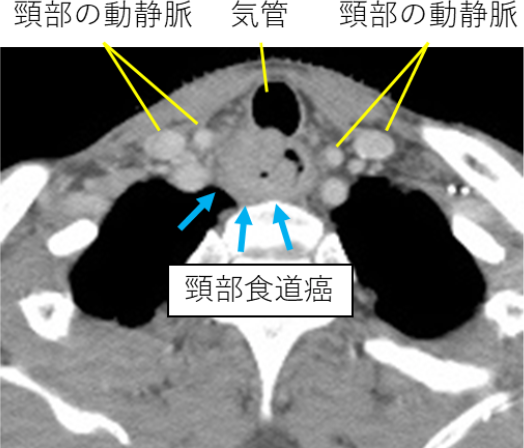
頸部食道癌は、頸部食道が喉頭や気管に密に接しているために癌が喉頭・気管に容易に入り込みやすく(浸潤)、頸部食道と共に喉頭も一緒に切除せざるを得ないことが多い疾患です。例え喉頭が温存し得たとしても、術後に嚥下運動が障害されて誤嚥性肺炎を起こす危険性が高く、頸部食道癌に対する一般的な標準術式は、頸部食道を喉頭(声帯)と一緒に切除して両側頸部のリンパ節を取り除くこととされています(1.喉頭合併切除)。しかし癌治療のためとはいえ、声を失うことは患者さんにとって大きな問題です。
喉頭合併切除
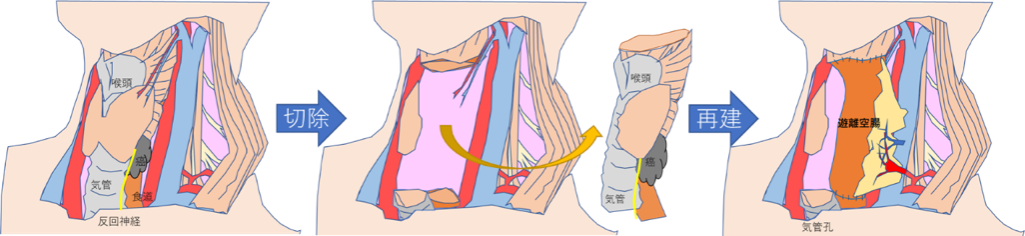
当院ではまず、化学療法(抗癌剤治療)もしくは化学放射線療法(抗癌剤+放射線治療)を行い、癌の縮小を狙います。腫瘍の消失が得られれば手術の追加はなしで慎重な経過観察に入ります。一方、腫瘍は縮小したけどまだ残っている状況であれば、癌の根治性と術後の安全性を検討した上で、我々の考案した嚥下機能温存術式の工夫を付加して、声を残す手術(2.喉頭温存頸部食道切除)を目指します。
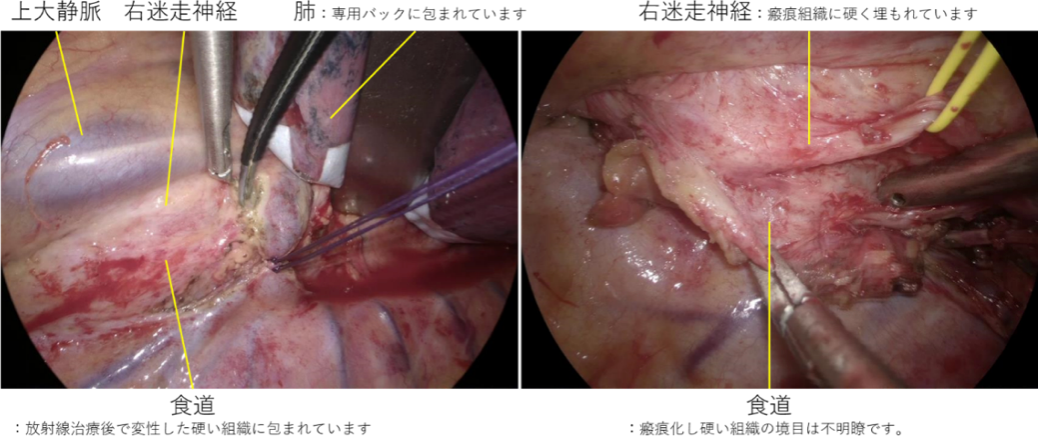
しかし、声を残すためには喉頭を残すだけでは十分ではなく、声帯の動きを制御する細い神経(反回神経)を傷つけることなく温存することが重要です。一方、この反回神経の周囲は食道癌のリンパ節転移が起きやすい場所で、反回神経だけを残して周囲のリンパ節を確実に切除することが大切ですが、それは反回神経麻痺という合併症を伴う可能性と大きく関連します。反回神経麻痺がおこると、声がかすれ、発声に負担がかかり、誤嚥しやすくなります。当院ではこれらのリスクを避けるために、電極の付いた特殊な気管内挿管チューブを使用し、「術中神経モニタリング」を行うことで、十分なリンパ節郭清と反回神経麻痺のリスク回避の両立に努めています。
癌と共に頸部食道を切除した部分は、腹部から小腸を採取して頸部に移植することで消化管を再建します(遊離小腸再建)。つまり、消化管の再建と共に血行再建が必要で、形成外科医師と協力して頸部の血管を空腸の血管をつなぎ合わせて新しい血液を環流させます。喉頭温存手術
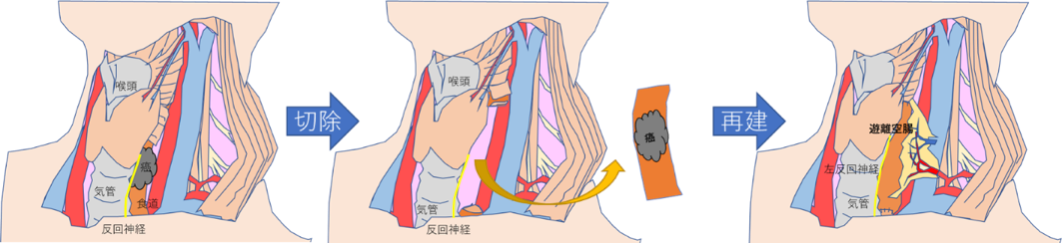
喉頭温存手術の実際
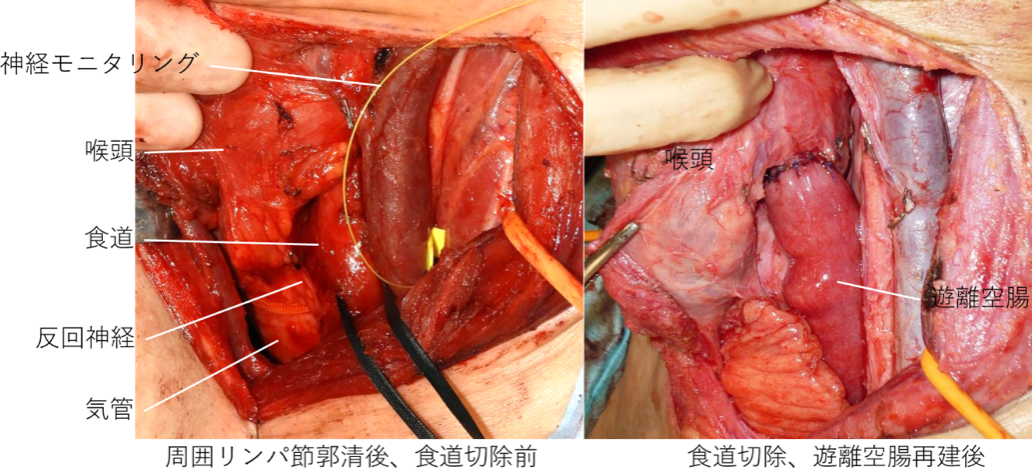
胸部食道癌
胸部食道癌は頸、胸、腹部の広範囲にリンパ節転移を起こす可能性があり、胸部食道を癌腫と切除することと同時に頸胸腹にわたるリンパ節の郭清の精度が根治性のカギを握ります。
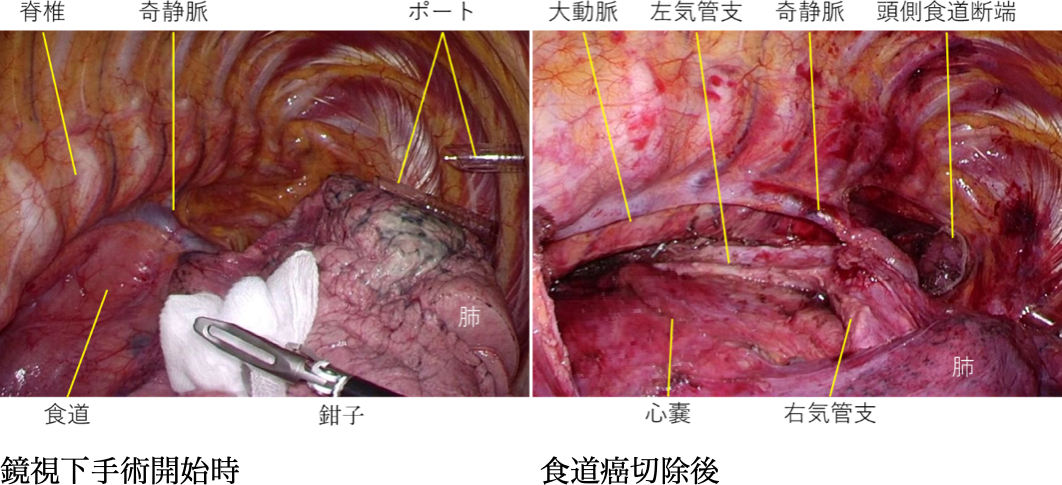
当院では全身麻酔(左片肺換気)下に声帯や肺、気管支に分布する繊細な神経や血管は温存しつつ、確実に食道気管周囲の領域リンパ節を郭清し胸部食道を癌病巣とともに摘出します。アプローチとしては"小開胸食道切除"と"完全鏡視下食道切除"を癌の病態に合わせて使い分けて、負担軽減を考慮した最適の治療を提供します。胸部操作
 ①開胸手術
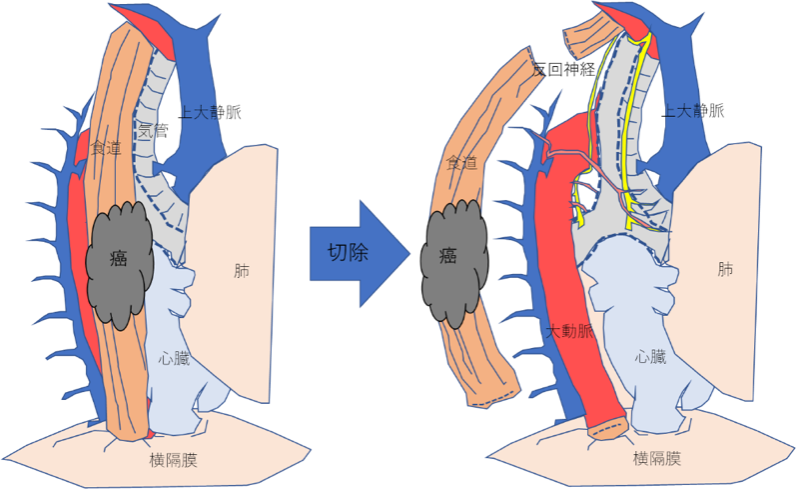
①開胸手術隣接の大動脈や気管気管支といった臓器に浸潤の恐れのある大きな腫瘍の場合や、さきに放射線の治療歴がある場合は、食道癌と周囲の組織は、硬く変性し、大事な残すべき臓器組織との境目が固くかつ不明瞭になり、とても手術が難しい状況となります。とくに放射線後の手術は救済(サルベージ)手術と呼ばれる特別に難しい手術となります。こういった状況は開胸による食道切除が適しており、12-15cmの右小開胸のもと、胸腔鏡を補助的に使用し手術を行います。
開胸手術の実際
 ②完全鏡視下胸部手術(腹臥位)
②完全鏡視下胸部手術(腹臥位)表在癌や比較的小さな腫瘍、さらには化学療法で腫瘍が縮小した場合は、鏡視下手術が良い適応です。小さなポート孔という傷のみで美容上にも優れ、肋間筋を切開することがないので呼吸筋を温存でき、術後の痛みの緩和など負担軽減を可能とします。リンパ節の郭清など根治性に関しては通常手術と同様に行うことが可能です。
鏡視下手術の実際
頸部操作
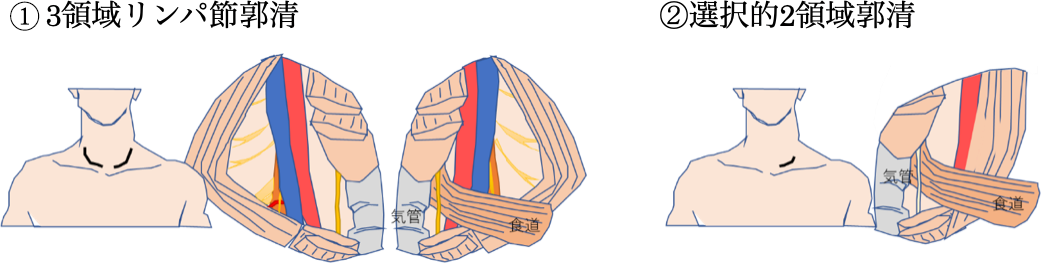
胸部操作のあと、体の向きを仰臥位に変更し、腹部操作と頸部操作に移ります。頸部操作では頸部リンパ節転移のある、もしくは転移リスクの高い患者さんには、両側に頸部切開をいれ、両側の頸部リンパ節郭清を行います(①3領域リンパ節郭清)。また、頸部リンパ節転移リスクの低い患者さんには、左側のみに小切開をおき、左頸部内側のみリンパ節郭清(②選択的2領域郭清)を行います。
腹部手術
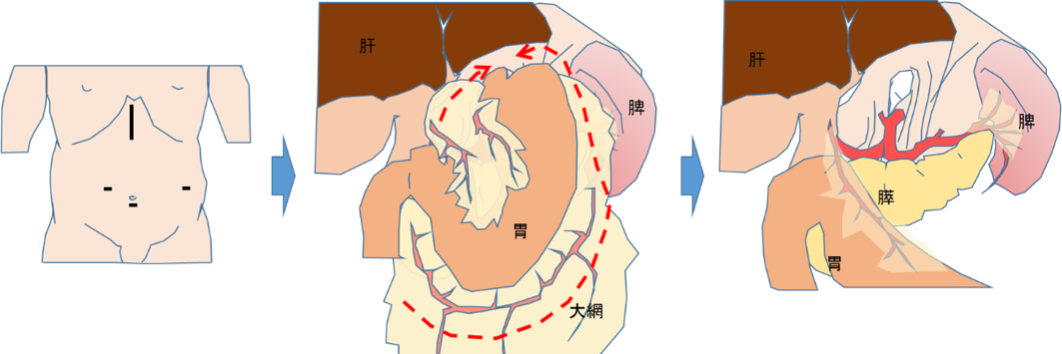
腹部操作は上腹部に7cmの創と腹腔鏡ポート3本を挿入して、腹腔鏡下に手術を行います。食道裂孔から胃噴門周囲および後腹膜周囲のリンパ節を郭清し、胃を受動し、胸腔内の食道と癌腫を取り出します。
再建術
癌腫が取り除かれた後は切除した食道の代わりを作る手術(再建)を行います。再建は胃を細長く管状にして、胸骨の後面を通して頸部まで挙上し、頸部食道と吻合します。過去の胃切除の既往、胃癌の合併などがあり、胃を使えない場合は、主に小腸あるいは大腸を皮下に挙上し再建しています。その場合は前胸部で血管を腸管に吻合し、血流を改善させ、腸管の壊死を予防します。食道癌の術後は一般的に術後の食事摂取が安定してくるのに3ヶ月程度要します。対策として、術後の栄養補助に流動食を腸に注入できる栄養瘻を状況にあわせて腹部に増設します。当院では安全な経腸栄養術も確立しています(Shiraishi O, et al. Surg Endosc 34, 4967-4974 2020.)。
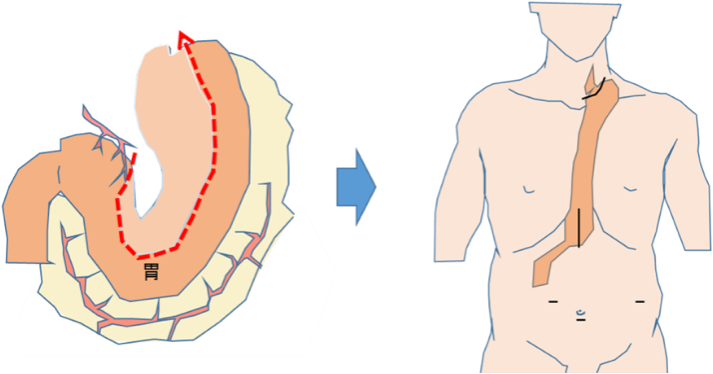
食道癌手術は頸胸腹部に操作を必要とし、手術時間もおおよそ8-10時間かかり、消化器癌手術の中でも最も侵襲の大きな手術ですが、当院では、胸腔鏡および腹腔鏡を利用し、後述する近大を挙げてのチーム医療を行うことによって、術後の疼痛の軽減、早期離床、術後肺炎やその他合併症の回避など安全に食道癌治療を乗り越えて頂けるよう工夫しています。
胸部食道癌の術後経過、合併症について
術後2日間程度は集中治療室(ICU)に滞在しその後一般病棟に戻って治療いたします。術後2日から歩行可能で、術後約7-10日前後より経口摂取を再開し、食事はゼリー形態から開始し飲み込みの練習をしながら、経過に応じて形のある食事にstep upしていきます。最初は一口ずつゆっくり摂取し1日3回プラス間食といった分割食が基本です。多くの患者さんは術後約3週間で退院され、お仕事をされている方は術後3カ月前後で社会復帰されています。術後合併症としては、出血、反回神経麻痺(声帯を動かす神経が一時的に麻痺すること)、誤嚥、肺炎、縫合不全(再建臓器とのつなぎ目がうまくくっつかないこと)、膿胸、リンパ漏、吻合部狭窄などが起こりえます。当院ではこれまでの手術における経験と工夫から縫合不全発生率を数%と低く抑えることに成功しています。
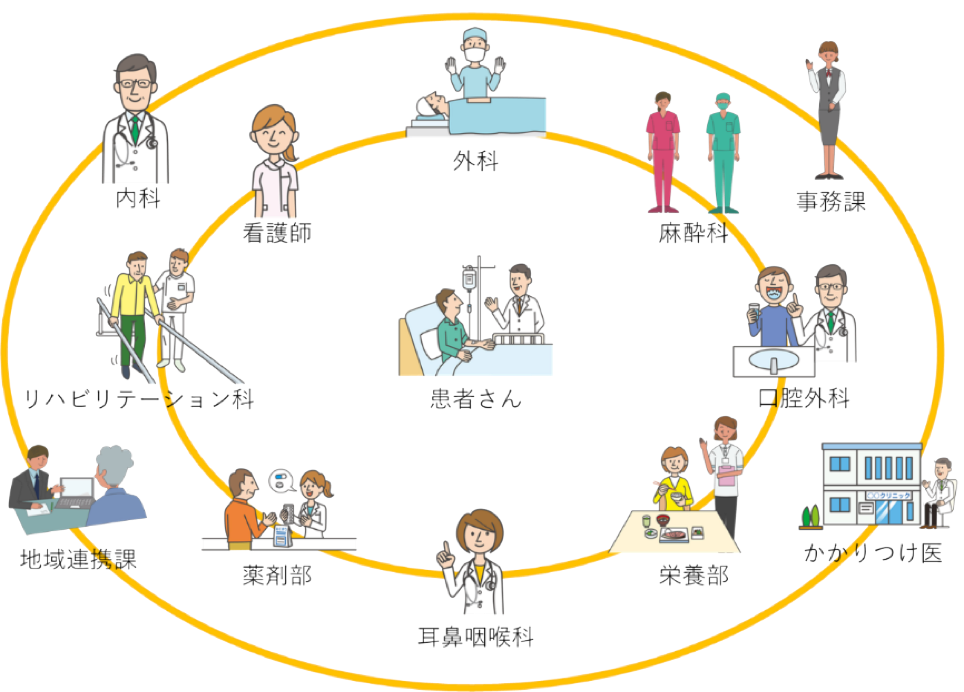
近大食道癌チーム医療
食道癌は侵襲の大きな治療を必要とします。このような治療では術前から準備に関する治療、術後のケアはもちろん、退院後の生活も含めたサポート治療がとても重要です。そのために近畿大学では多職種の医療スタッフにより、チーム医療体制を整えています。
- 看護師スタッフによる患者さんの病態評価にもとづくケア。
- 歯科口腔外科スタッフによる術前からの口腔ケアで肺炎予防。
- 耳鼻咽喉科スタッフによる嚥下能力の正確な評価で誤嚥予防。
- 栄養士スタッフによる術前の栄養状況評価、術後から退院後の丁寧な栄養指導にて食事に対する不安を解消。加えて患者さんと相談したうえで適応をきめ、術後早期から退院後も利用できる経管栄養療法で、合併症予防し、術後の体重減少を予防。
- 理学療法士スタッフの介入にて、呼吸筋トレーニング、術後早期離床、術後のQOL(生活の質)維持。
- 薬剤師スタッフによる薬剤管理と提言。
- ソーシャルワーカーによるかかりつけとして近大と協力して診て頂ける近隣の診療所、病院の選定。
これらのような近大チーム医療にて、患者さんが安心して食道癌手術治療を乗り越えていけるように、スタッフ皆が親身になってサポートしていきます。
化学療法
抗癌剤を用いる治療法です。StageII/IIIの進行食道癌の患者さんには術前化学療法と手術を組み合わせて癌の治癒力を上げるのが標準治療です。また術後の補助療法として、あるいは遠隔転移を有する高度進行食道癌、再発食道癌などに行います。食道癌(消化器癌)には5FU、シスプラチン(CDDP)、ネダプラチン(CDGP)、ドセタキセル(DTX)、パクリタキセル(PTX)などを用います。我が国では5FU+CDDP(CF療法)を用いるのが標準治療です。CF療法の奏効率(腫瘍が化学療法により長径30%以上縮小すること)は35%程度であり、当院ではさらに効果の高い治療法としてDCF療法、UDON療法を積極的に取り入れて行っています。また近年認可された免疫療法オブジーボ、キイトルーダといった免疫療法も行っています。化学療法の副作用は薬剤によって多少異なりますが、倦怠感、食思不振、悪心、嘔吐、口内炎、下痢症、脱毛、発熱、白血球低下、血小板減少、貧血、血栓症、腎障害、電解質異常などです。
- DCF療法
- 当院では大阪大学らと協力し、CF療法にDTXを加えて、5FU+CDDP+DTX(DCF療法)を行い、奏効率は60%強、そして大幅な予後改善を確認しています(Shiraishi O, et al. Oncology 92, 101-108 2017. Yamasaki M, et ai. Ann Oncol 28, 116-120 2017.)。
- UDON療法
- 高齢な方、腎機能に不安がある方には、副作用軽減を考慮し、当院腫瘍内科が考案した5FU+DTX+CDGP(UDON療法)をおこないます(Ueda H, et al. Oncologist 24, 163-e76 2019)。奏効率はDCF療法と同等の効果を持ちます。
化学放射線療法
粘膜癌などの比較的早期のもの、また反対に気道や大動脈浸潤のあるような局所進行癌症例、あるいは再発例などが適応となります。放射線科や腫瘍内科と協力して治療を行っていきます。通常は放射線照射に抗癌剤(5FU+CDDP)投与を併用し、2Gyの25-30回照射(50-60Gy)、5-6週間の治療期間をもって行います。治療効果は徐々に現れ治療終了から1-2か月後が治療効果の評価時期となります。副作用は皮膚炎、食道炎、肺臓炎、胸水貯留、心筋炎、心嚢液貯留など。治療後何年も経ってからの晩期合併症にも注意が必要です。
サルベージ手術について
根治的放射線療法で一旦、消失した癌病変が再発した場合や、癌が残ってしまった場合、つぎに根治できうる手段は手術による切除しかありません。その状況で食道切除を行うのがサルベージ(救済)手術です。通常の手術と比べて放射線の影響で体にダメージが残っており、かつ手術操作も困難であり、術後の合併症(肺炎や縫合不全、高い死亡率)が多いことが報告されており、高度の技術と経験が必要とされています。当院ではこれまで多くのサルベージ手術を行っています。
姑息的治療について
他臓器浸潤や遠隔転移などで切除不能な場合はまず、放射線療法や化学療法がおこなわれます。しかしこれらの治療にても改善しない食道狭窄や食道気管瘻(食道と気管の間に交通があること)を伴う場合は、患者様のQOL改善目的に、経口摂取や経管栄養を可能とするために以下の姑息的治療が選択されます。
- バイパス手術:胸部食道癌の狭窄部はそのままに、頸部食道と腹腔内消化管をつなぐ方法で、胃を半切し頸部まで挙上、あるいは空腸、結腸などを頸部まで挙上、吻合し、経口摂取を可能にする手術です。
- ステント治療:X線透視下に内視鏡を用いて癌狭窄部にステントを挿入し、内腔を拡張し、経口摂取を可能とする方法です。